新人オペ看あるある、こんなお悩みありませんか?
- 「外回りって結局何をしてるのか、いまいち分かりにくい…」
- 「忙しくバタバタ動いているけど、自分の動きの“正解”が分からない」
- 「ただ先輩や医師に言われた物品を運んでいるだけになっている気がする」
そして、指導者側の先輩ナースも…
- 「外回りの役割は広すぎて、新人にうまく言語化して教えられない」
- 「『周りを見て!』と言ってしまうが、優先順位の付け方を教えにくい」
そんな悩みを解決するために、本記事では外回り看護師の本質的な役割とマネジメント視点での動き方について徹底解説します。
この記事を読めば、外回りが「ただのお使い」ではなく「手術のマネージャー」であることが理解でき、現場での優先順位に迷わなくなります。新人指導のフレームワークとしてもそのまま使える内容になっていますので、ぜひ最後までお付き合いください!
\オペ看1838人のリアルな声/
外回り看護師とは何か(役割の定義)
■ 定義
外回り看護師(サーキュレーティングナース)とは、「無菌野(清潔野)の外から手術全体を俯瞰し、手術が安全・円滑に進行するように環境や物品、人を管理する看護師」です。
日本手術看護学会などのガイドラインにおいても、周術期看護における非常に重要な役割として位置づけられており、患者の代弁者(アドボケーター)としての機能も求められます。
■ 器械出し看護師との決定的な違い
- 器械出し(スクラブ): 術野(清潔野)に入り、直接的に医師の手技を支援する「ミクロ」の視点。
- 外回り(サーキュレーター): 術野の外から、部屋全体、スタッフ全員、そして患者さんの全身状態を把握する「マクロ」の視点。
両者の違いは「視野の広さ」にあります。外回りは手術室というひとつの“舞台”の監督のような存在です。
■ 役割の本質
外回り看護師の本質は、言われたものを運ぶことではありません。「手術という高度な医療行為を安全に“成立させるための環境”を整え続けること」です。
外回り看護師の主要役割(5本柱)
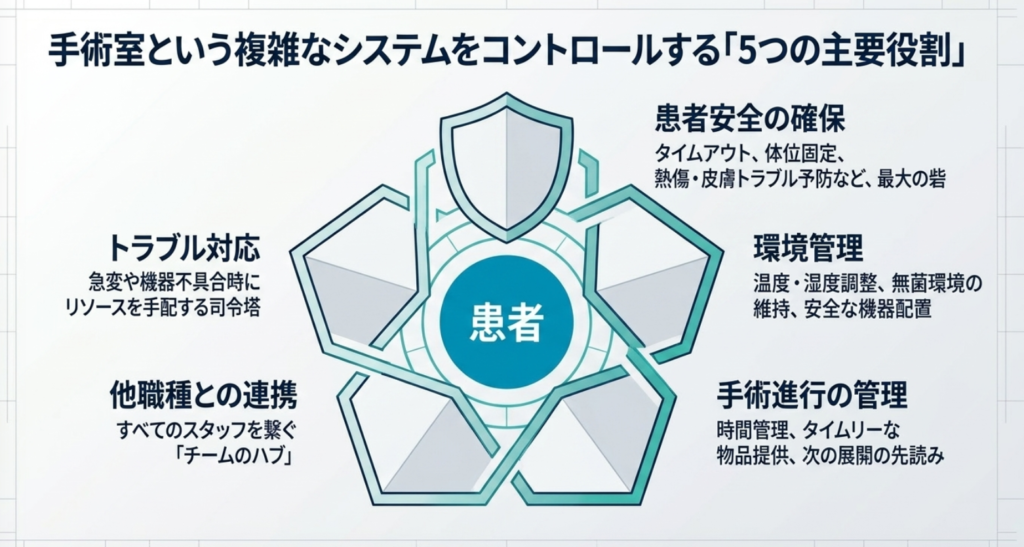
外回り看護師が担う役割は多岐にわたりますが、大きく5つの柱に分類できます。
■ ① 患者安全の確保
麻酔で意識のない患者さんに代わり、安全を守る最大の砦です。
確実な患者確認(タイムアウト)、神経損傷や褥瘡を防ぐための体位固定、電気メス等の医療機器による熱傷トラブル・皮膚トラブルの予防など、患者さんの身体的・心理的安全を最優先で守ります。
■ ② 環境管理
手術室内の温度・湿度の調整(患者の低体温防止とスタッフの快適性確保)、無菌環境の維持(不必要な扉の開閉防止、落下菌の管理)、そしてスタッフが動きやすい機器の安全な配置など、物理的な環境をコントロールします。
■ ③ 手術進行の管理
手術の時間管理(麻酔時間、駆血時間など)、進行に合わせた必要物品のタイムリーな準備・提供、そして器械出しが気づいていない「次の展開の先読み」によるサポートを行います。
■ ④ 他職種との連携(チームのハブ)
執刀医、麻酔科医、臨床工学技士(ME)、放射線技師など、手術室に出入りするすべての職種を繋ぐ「ハブ(中心)」として機能します。情報を集約し、適切なタイミングで共有します。
■ ⑤ トラブル対応
機器の不具合、患者の急変(大量出血やアナフィラキシーなど)、予期せぬ物品不足といったトラブル発生時に、最も冷静に動き、リソース(人・物)を手配する司令塔となります。
👉 外回り看護師は「手術室の全部をつなぐ役割」なのです。
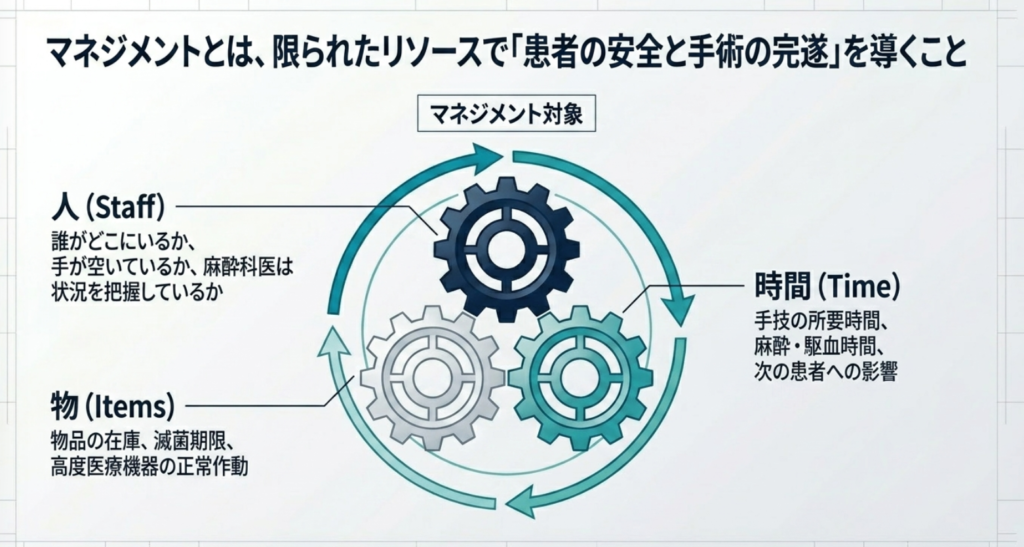
マネジメント視点とは何か(重要)
■ マネジメントとは
マネジメントとは、一般的に「限られた資源(リソース)を使って、最適な結果(目的)を出すこと」を指します。手術室における目的は「患者の安全確保と手術の完遂」です。
■ 外回りにおけるマネジメント対象
外回り看護師は、以下の3つの資源を常にマネジメントしています。
- 人(スタッフ): 誰がどこにいるか、手が空いている人はいるか、麻酔科医は状況を把握しているか。
- 物(器械・物品): 在庫はあるか、滅菌期限は切れていないか、機器は正常に作動しているか。
- 時間(手術進行): 今の手技にどれくらい時間がかかるか、次の患者の入室に影響はないか。
■ 必要な能力:「気づく力」
マネジメントに必要なのは、状況判断力、優先順位付け、そしてコミュニケーション能力ですが、そのすべての大前提となるのが「気づく力」です。
術野の出血量が増えていること、器械出しが困っていること、麻酔科医が急いで薬剤を準備していること…こうした「部屋全体の小さな変化」にいち早く気づけるかどうかが、優秀な外回りへの第一歩です。
手術進行における具体的行動
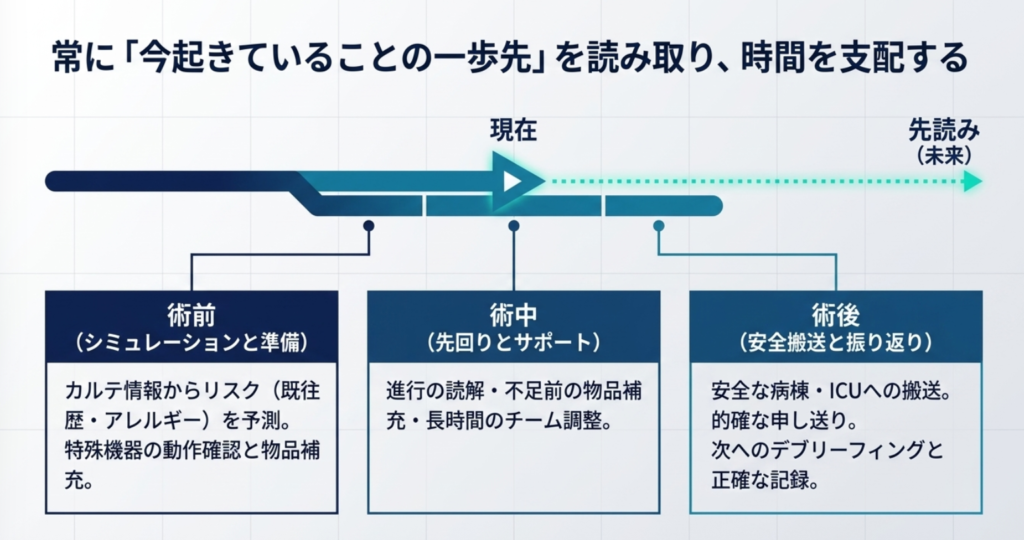
■ 術前(シミュレーションと準備)
- 患者情報の確認: 既往歴、アレルギー、感染症の有無などをカルテから拾い出し、リスクを予測します。
- 機器・物品確認: 手術に必要な特殊機器の動作確認や、不足しそうな物品の事前の補充を行います。
■ 術中(先回りとサポート)
- 進行に合わせた準備: 執刀医の会話やモニター画面から進行を読み取り、「そろそろこのインプラントが必要になるな」と予測して準備します。
- 不足物品の補充: 器械出しから「ガーゼ追加」と言われる前に、残り枚数を見てサッと補充します。
- チーム調整: 手術が長引いた場合、スタッフの休憩交代などを手配します。
■ 術後(安全な搬送と振り返り)
- 患者搬送: 麻酔覚醒後の患者を安全に病棟(またはICU)へ搬送し、的確な申し送りを行います。
- 記録と振り返り: 使用した物品や手術記録を正確に残し、次回のより良い看護に向けて振り返りを行います。
外回りの仕事は、常に「今起きていることの“一歩先”を考えること」です。
他職種連携の実際
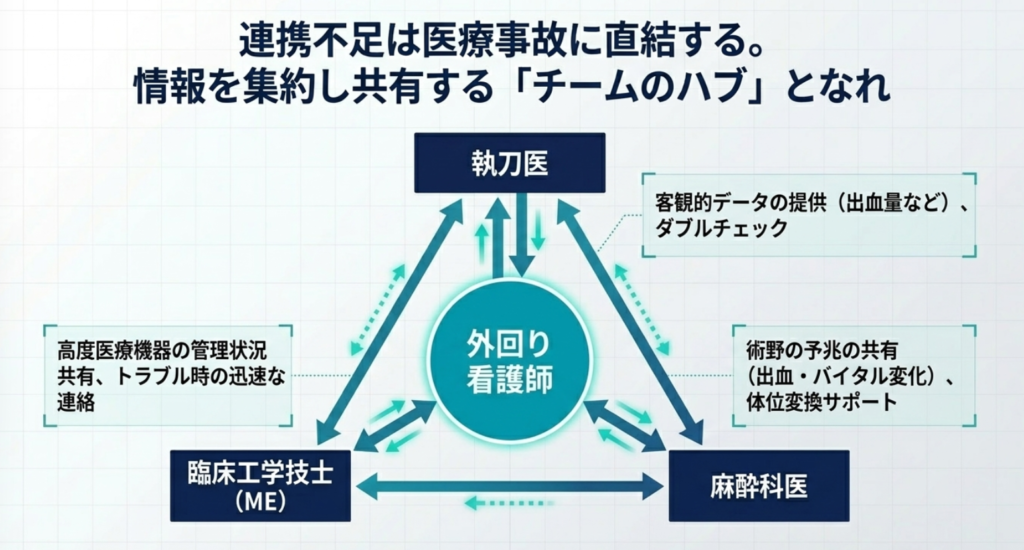
■ なぜ連携が重要か
手術は、高度な専門性を持ったプロフェッショナルが集まる「チーム医療」の最たるものです。
各職種が自分の仕事に集中するあまり、情報が共有されないと「連携不足=医療事故」に直結します。
■ 具体的連携のポイント
・執刀医との連携
- 手術進行の把握と、必要物品のダブルチェック。
- 「先生、出血量〇〇mlです」といった客観的データのアナウンス。
・麻酔科医との連携
- 術野での急な出血やバイタル変化の予兆をいち早く共有する。
- 体位変換や、追加の薬剤準備のサポート。
・臨床工学技士(ME)との連携
- 人工心肺装置やナビゲーションシステムなど、高度ME機器の管理とトラブル時の迅速な連絡。
■ 連携のコツ:「言われる前に動く」
「〇〇先生、〇〇の準備をしましょうか?」と、相手が要求する前に先回りして情報共有・提案ができるようになると、チームからの信頼は劇的に上がります。
コミュニケーション技術
■ 基本
手術室でのコミュニケーションは「明確・簡潔・正確」が絶対条件です。騒音の多い環境や、マスク越し・術衣越しでも確実に伝わる工夫が必要です。
■ 有効な手法
- 指差し呼称: 薬剤の投与や物品のカウント時など、対象物を指差して声に出して確認します。
- 復唱(コールバック): 「ガーゼ10枚追加ですね」と、指示を受けた内容を必ず復唱し、認識のズレを防ぎます。
- SBAR: 報告する際は、「Situation(現状)」「Background(背景)」「Assessment(評価)」「Recommendation(提案)」の順で伝えると、緊急時でも簡潔に伝わります。
■ 発言の重要性:沈黙=リスク
「あれ?おかしいな?」と違和感を感じた時、自信がなくても絶対に声に出して発言してください。
新人であっても、患者の異常に気付いたなら発言する義務があります。手術室における「沈黙」は、患者さんへの最大のリスクです。
新人がつまずくポイントとその原因
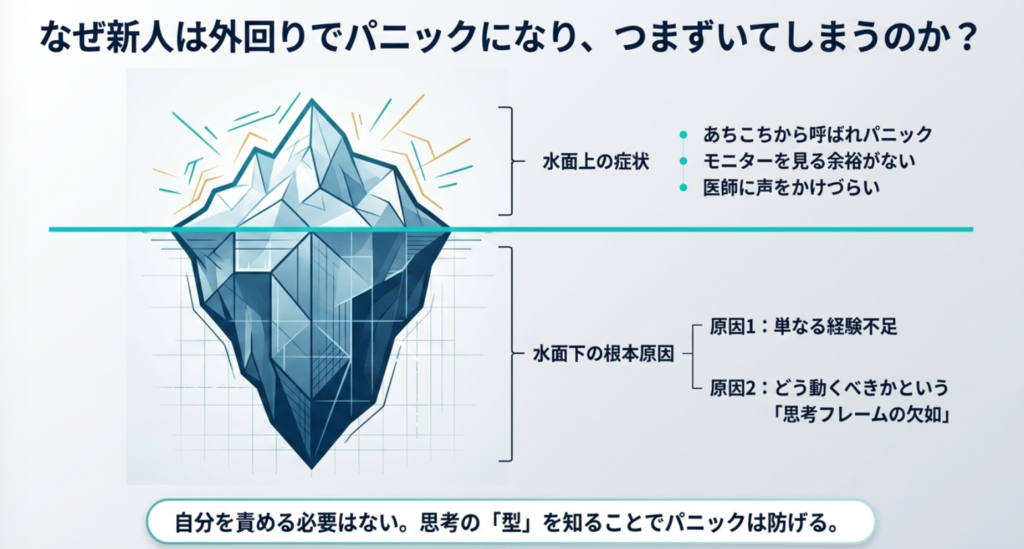
- 「何を優先すればいいか分からない」: あちこちから呼ばれてパニックになる。
- 「手術全体が見えない」: 目の前のお使い(物品補充など)に必死で、モニターや術野を見る余裕がない。
- 「医師に声をかけづらい」: 忙しそうな医師や先輩に、確認や質問を躊躇してしまう。
これらの原因は、単なる「経験不足」と、どう動くべきかという「思考フレーム不足」にあります。自分を責める必要はありません。
指導者向け:効果的な教育のポイント
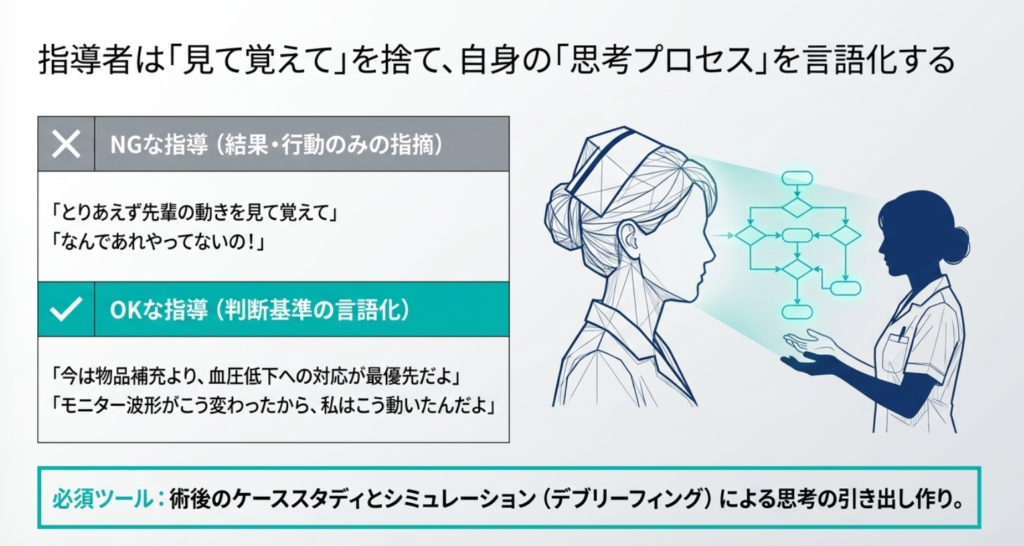
■ NGな指導
- 「とりあえず先輩の動きを見て覚えて」: 外回りの動きは頭の中の「思考」によるものが大きく、見ただけでは分かりません。
- 「なんであれやってないの!」という場当たり的指導: 理由(なぜそれが今優先なのか)が伝わりません。
■ OKな指導(考え方を言語化する)
- 優先順位の考え方を教える: 「今は物品補充より、患者さんの血圧が下がっているから麻酔科医のサポートが最優先だよ」と根拠を伝えます。
- 状況判断を言語化する: 「モニターの波形がこう変わったから、私はこう動いたんだよ」と、自分の思考プロセスを言葉にして伝えます。
■ 効果的な教育ツール
術後の振り返り(デブリーフィング)が最も重要です。「あの時、AとBどちらを優先すべきだったか?」といったケーススタディや、緊急時対応のシミュレーションを通じて、「考え方」の引き出しを増やしてあげましょう。
現場ですぐに使える思考フレーム
忙しくて頭がパンクしそうな時は、立ち止まって以下の3つの質問を自分に投げかけてください。
- 今、何が起きているか?(術野の状況、患者のバイタル、スタッフの動き)
- 次に、何が起こるか?(必要な物品、起こりうるリスク)
- そのために、自分は今、何をすべきか?(最優先事項の決定)
そして、優先順位に迷った時の究極の判断基準は「患者の安全に直結することを最優先する」です。物品の片付けよりも、患者の血圧低下への対応が100倍重要です。
まとめ
- 外回り看護師は、ただの使い走りではなく、手術室という現場のマネージャー(監督)です。
- 術野だけでなく、「全体を見るマクロの力」が求められます。
- 医師や他職種との円滑なコミュニケーションと連携が、患者の安全を担保します。
「優秀な外回りは“手術全体を回している人”」
明日からは、「言われたからやる」のではなく、「私がこの手術をコントロールする!」というマネジメント視点を持って、外回り業務に挑んでみてください。応援しています!
・日本手術看護学会 編.『手術看護実践ガイドライン 改訂第3版』, 日本手術看護学会, 2021年.
・日本手術看護学会(監), 日本手術看護学会教育委員会(編).『手術看護 基準・手順・評価 第2版』, 照林社, 2020年.
・メディカ出版 編.『オペナーシング(OPE NURSING) 手術室看護の専門誌』各号, メディカ出版.
・AORN (Association of periOperative Registered Nurses). “Guidelines for Perioperative Practice,” 2023.
◆ ごあいさつ
初めまして、オペ看めろん🍈です。
この度は、数多くある文献の中から
この記事を選んでくださり、本当にありがとうございます。
🙇
より分かりやすくお届けできるよう、
記事は今後も
適宜、加筆・改善
してまいります。
◆ コメントのお願い
などを、ページ最下部の
【コメント欄】
からお寄せいただけると大変励みになります。
皆さまのお声を、
今後の加筆や改善の参考
にさせていただきます。
【恐怖ゼロへ!オペ看護が楽しくなる!】
をモットーに、オペ看勉強まとめを作成しております。
この記事が少しでも
あなたの力になれたら嬉しいです。
オペ看めろん🍈
◆ 関連おすすめ記事
オペ看が本気で比較した転職サイトはこちら





コメント