腰椎後方固定術の手術看護に悩むあなたへ
オペ室看護師として働き始め、1〜3年目が経過すると、基礎的な器械出しや外回り看護には慣れてくる一方で、「より専門的で複雑な手術」に直面し、新たな壁にぶつかる時期でもあります。
中でも、整形外科領域における「腰椎後方固定術(PLIF / TLIF / PSFなど)」は、解剖の理解、特殊な器械の多さ、多展開な手順、そして執刀医の意図を汲み取った先読みが求められるため、苦手意識を持つ方が非常に多い手術の一つです。
「次々と出てくる特殊器械の名前が覚えられない」
「インプラントのサイズや種類が多くて混乱する」
「今、手術のどの段階を進めているのか迷子になってしまう」
そのように感じているあなたに向け、本記事では腰椎後方固定術の器械出し・外回り看護のポイントを、「基礎の基礎から徹底的に、どこよりも詳しく」解説します。
解剖学から術前準備、手順ごとの詳細なポイント、そして術中合併症への対応に至るまで網羅しました。ぜひ、日々の自己学習や事前の予習ノート作成に役立ててください。
1. 腰椎の解剖生理と対象疾患の徹底理解
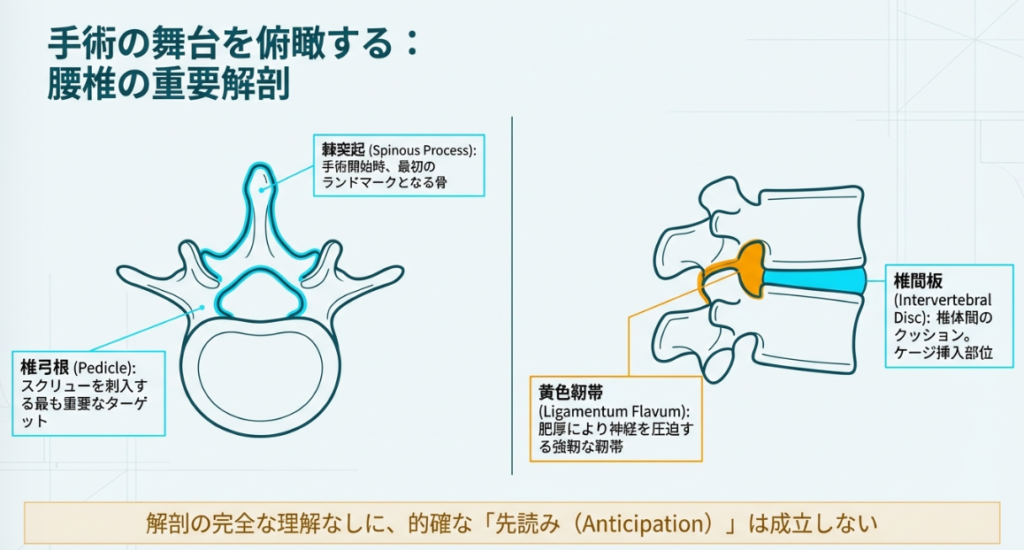
手術の手順を暗記するだけでは、真の「先読み」はできません。まずは現場となる「腰椎の解剖」と、なぜこの手術が必要なのかという「対象疾患」について深く理解しましょう。
(1)腰椎の解剖学的構造
人間の脊椎は頸椎(7個)、胸椎(12個)、腰椎(5個)、仙骨、尾骨で構成されています。腰椎後方固定術で主に触れるのは、以下の構造です。
- 椎体(ついたい):脊椎の前方にある円柱状の骨。体重を支えるメインの柱です。
- 椎間板(ついかんばん):上下の椎体の間にあるクッション。髄核と線維輪からなります。
- 椎弓(ついきゅう):脊髄を囲むように椎体の後方にアーチ状に存在します。
- 棘突起(きょくとっき):背中を触ったときに出っ張って触れる骨です。手術のファーストタッチの目印になります。
- 椎弓根(ついきゅうこん):椎体と椎弓をつなぐ部分。ここにペディクルスクリュー(椎弓根スクリュー)を刺入するため、最も重要なランドマークとなります。
- 黄色靭帯:脊柱管の背側を縦走する強靭な靭帯です。加齢により肥厚し、神経を圧迫する原因となります。
(2)腰椎後方固定術の代表的な適応疾患
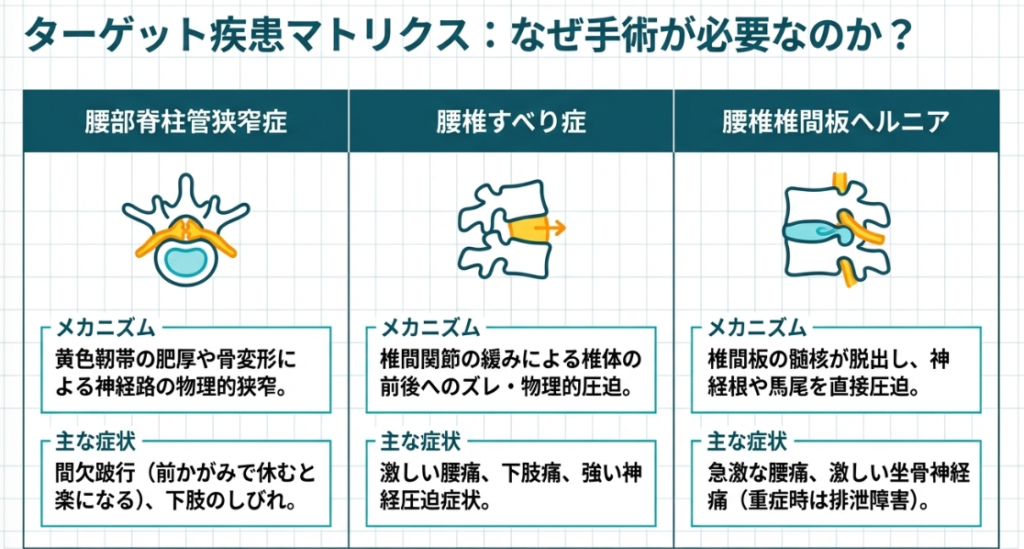
| 疾患名 | 病態のメカニズム | 主な症状 |
|---|---|---|
| 腰部脊柱管狭窄症 | 加齢による骨の変形、黄色靭帯の肥厚、椎間板の膨隆などが重なり、神経の通り道(脊柱管)が狭くなる。 | 間欠跛行(歩くと足がしびれて痛むが、休んだり前かがみになると楽になる)、下肢のしびれ、筋力低下。 |
| 腰椎すべり症 | 椎間関節や椎間板が緩み、上位の腰椎が下位の腰椎に対して前方または後方にずれてしまう状態。 | 腰痛、下肢痛、間欠跛行。ずれによる物理的な神経圧迫が強い。 |
| 腰椎椎間板ヘルニア | 椎間板の髄核が外に飛び出し、神経根や馬尾神経を直接圧迫する。 | 急激な腰痛、激しい坐骨神経痛、放散痛。重症時は排尿排便障害。 |
2. 腰椎・後方固定術(PLIF / TLIF / PSF)の概要
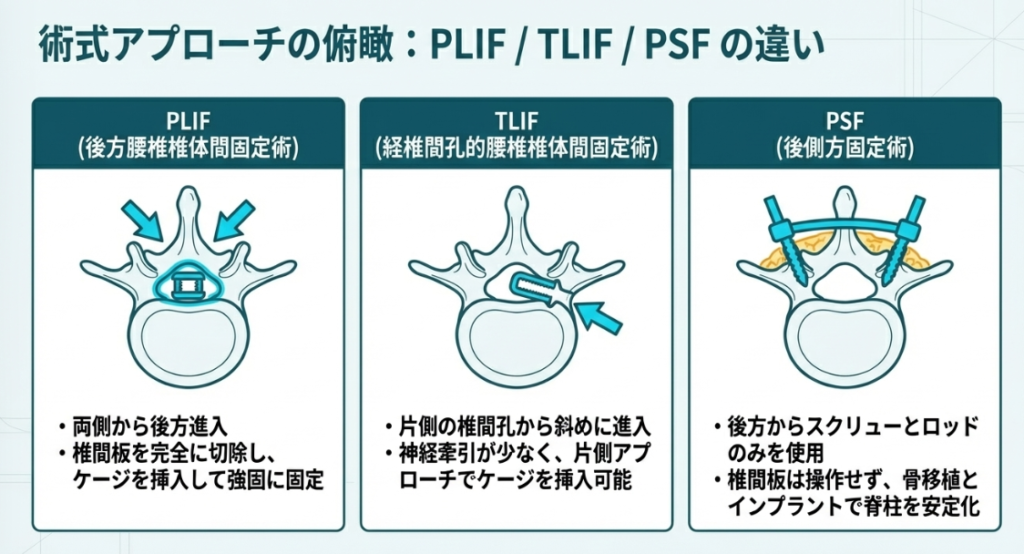
ここからは、私たちが「後方固定」と呼んでいる術式の全体像を整理します。




コメント